
En el trabajo que se presenta a continuación se trata un tema muy importante como lo es el Cáncer, el cual es un agente causante de muertes a nivel mundial.
El cáncer lo constituye todo tumor maligno que se caracteriza por una multiplicación anormal y desordenada de células, las cuales tienen la característica de invadir los tejidos adyacentes (metástasis).
El principal atributo de los tumores malignos es su capacidad de diseminación fuera del lugar de origen. La invasión de los tejidos vecinos puede producirse por extensión o infiltración, o a distancia, produciendo crecimientos secundarios conocidos como metástasis. La localización y vía de propagación de las metástasis varía en función de los cánceres primarios.
Cuanto más agresivo y maligno es un cáncer, menos recuerda a la estructura del tejido del que procede, pero la tasa de crecimiento del cáncer depende no sólo del tipo celular y grado de diferenciación, sino también de factores dependientes del huésped. Una característica de malignidad es la heterogeneidad celular del tumor. Debido a las alteraciones en la proliferación celular, las células cancerosas son más susceptibles a las mutaciones.
El Cáncer: Es un crecimiento tisular producido por la proliferación continua de células anormales con capacidad de invasión y destrucción de otros tejidos.El cáncer, que puede originarse a partir de cualquier tipo de célula en cualquier tejido corporal, no es una enfermedad única sino un conjunto de enfermedades que se clasifican en función del tejido y célula de origen.
Existen varios cientos de formas distintas, siendo tres los principales subtipos: los sarcomas proceden del tejido conectivo como huesos, cartílagos, nervios, vasos sanguíneos, músculos y tejido adiposo. Los carcinomas proceden de tejidos epiteliales como la piel o los epitelios que tapizan las cavidades y órganos corporales, y de los tejidos glandulares de la mama y próstata.
Los carcinomas incluyen algunos de los cánceres más frecuentes. Los carcinomas de estructura similar a la piel se denominan carcinomas de células escamosas. Los que tienen una estructura glandular se denominan adenocarcinomas. En el tercer subtipo se encuentran las leucemias y los linfomas, que incluyen los cánceres de los tejidos formadores de las células sanguíneas. Producen inflamación de los ganglios linfáticos, invasión del bazo y médula ósea, y sobreproducción de células blancas inmaduras. El cáncer no es una enfermedad contagiosa.
Origen del cáncer
Ciertos factores son capaces de originar cáncer en un porcentaje de los individuos expuestos a ellos. Entre éstos se encuentran la herencia, los productos químicos, las radiaciones ionizantes, las infecciones o virus y traumas. Los investigadores estudian como estos diferentes factores pueden interactuar de una manera multifactorial y secuencial para producir tumores malignos.
El cáncer es, en esencia, un proceso genético. Las alteraciones genéticas pueden ser heredadas, o producidas en alguna célula por un virus o por una lesión provocada de manera externa.
Herencia: Se calcula que de un 5 a un 10% de los cánceres tienen un origen hereditario. Algunas formas de cáncer son más frecuentes en algunas familias: el cáncer de mama es un ejemplo de ello. El cáncer de colon es más frecuente en las familias con tendencia a presentar pólipos de colon. Una forma de retinoblastoma sólo aparece cuando está ausente un gen específico. Estos genes, denominados genes supresores tumorales o antioncogenes, previenen en condiciones normales la replicación celular. Su ausencia elimina el control normal de la multiplicación celular. En algunos trastornos hereditarios, los cromosomas tienen una fragilidad intrínseca; estos procesos conllevan un riesgo elevado de cáncer.
Sustancias Químicas: El alquitrán de hulla y sus derivados se considera altamente cancerígenos. Sus vapores en algunas industrias (ej. Refinerías) se asocian con la elevada incidencia de cáncer del pulmón entre los trabajadores. Hoy en día se sabe que el benzopireno, sustancia química presente en el carbón, provoca cáncer de la piel en personas cuyo trabajos tienen relación con la combustión del carbón. El arsénico se asocia con cáncer del pulmón, pues los trabajadores de minas de cobre y cobalto, fundiciones y fábricas de insecticidas presentan una incidencia de este tipo de cáncer mayor de los normal.
En los trabajadores de las industrias relacionadas con el asbesto, la incidencia es de hasta 10 veces más que lo normal.Una sustancia producida por el hongo Aspergillus flavus, llamada aflatoxina, y que contamina alimentos mal conservados, ocasiona cáncer de hígado en algunos animales. Se ha encontrado que en países donde la contaminación de alimentos por mohos es frecuente, la incidencia de cáncer del hígado y estómago es alta.
El cigarrillo es otro agente cancerígeno, se ha determinado que la muerte por cáncer del pulmón es 6 veces mayor entre fumadores que entre no fumadores. El cigarrillo es tan pernicioso debido a las sustancias que contiene; nicotina, ácidos y óxidos de carbono y alquitrán.El alcohol es también un importante promotor; su abuso crónico incrementa de manera importante el riesgo de cánceres que son inducidos por otros agentes.

Radiaciones: Las radiaciones ionizantes son uno de los factores causales más reconocidos. La radiación produce cambios en el ADN, como roturas o trasposiciones cromosómicas en las que los cabos rotos de dos cromosomas pueden intercambiarse. La radiación actúa como un iniciador de la carcinogénesis, induciendo alteraciones que progresan hasta convertirse en cáncer después de un periodo de latencia de varios años. Los rayos ultravioletas del sol y los rayos X aumentan la propensión a adquirir cáncer de la piel y leucemia. La excesiva exposición a los rayos solares, por parte de personas de piel blanca, aumenta el riesgo.
Infecciones o virus: Existen cada vez más evidencias de que algunas infecciones pueden llegar a provocar cáncer y, en concreto, aquellas relacionadas con los cánceres de estómago, hígado, cérvix y con el sarcoma de Kaposi (un tipo especial de cáncer que aparece en enfermos de SIDA). Se ha relacionado la bacteria Helicobacter pylori con el cáncer de estómago. Distintos estudios demuestran que personas infectadas con esta bacteria tienen cuatro veces más probabilidad de desarrollar este tipo de cáncer.Los virus son la causa de muchos cánceres en animales.
En el ser humano, el virus de Epstein-Barr se asocia con el linfoma de Burkitt y los linfoepiteliomas, el virus de la hepatitis con el hepatocarcinoma, y el virus herpes tipo II o virus del herpes genital con el carcinoma de cérvix. Todos estos virus asociados a tumores humanos son del tipo ADN. El virus HTLV, sin embargo, es del tipo ARN, o retrovirus, como la mayor parte de los virus asociados a tumores en animales. Produce una leucemia humana. En presencia de una enzima denominada transcriptasa inversa, induce a la célula infectada a producir copias en ADN de los genes del virus, que de esta manera se incorporan al genoma celular. Estos virus del tipo ARN contienen un gen denominado oncogén viral capaz de transformar las células normales en células malignas. Distintas investigaciones han demostrado que los oncogenes virales tienen una contrapartida en las células humanas normales: es el protooncogén, u oncogén celular. Los productos de los oncogenes (las proteínas que producen) son factores de crecimiento (o proteínas necesarias para la acción de tales factores de crecimiento), que estimulan el crecimiento de las células tumorales
Traumas: Se considera perjudicial la irritación mecánica producida sobre una porción de la piel y la fricción ejercida sobre lunares. El cáncer de labio en los fumadores de pipa se asocia con la irritación crónica producida por la pipa sobre un grupo de células en el labio. En la India, una alta incidencia de cáncer del abdomen y la ingle se relaciona con la vestimenta (una especie de guayuco) de uso muy generalizado.
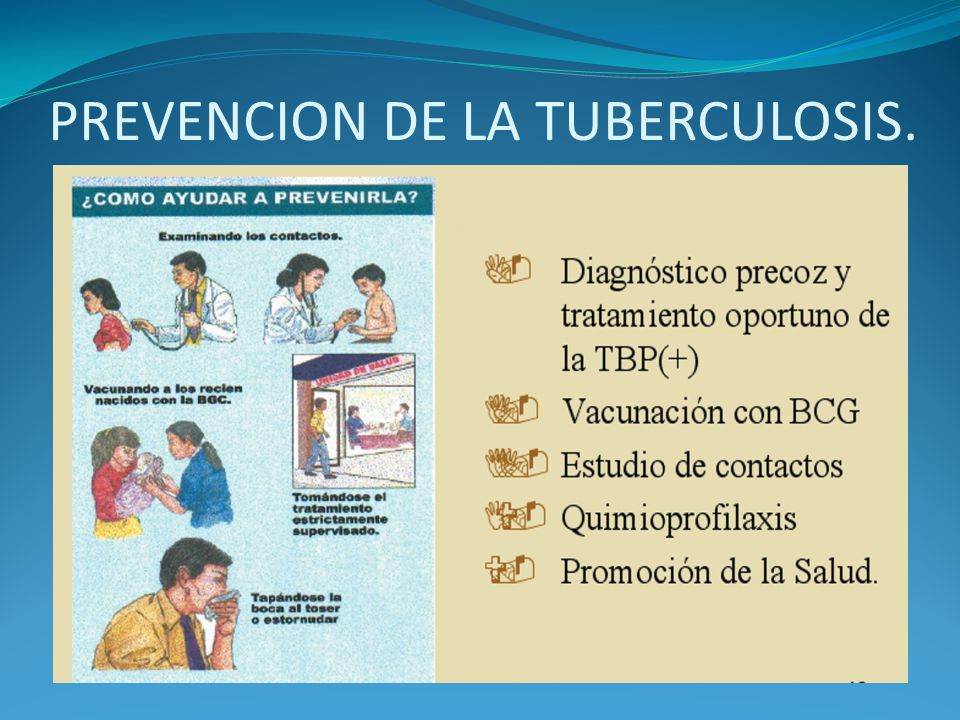
Prevención del cáncer
Es muy importante el hecho de que muchos de los agentes que se consideran cancerígenos son manejables por el hombre. En este sentido, al conocerse la relación entre un tipo de cáncer y un factor determinado, podemos dirigir nuestra acción hacia la eliminación del agente.
Con este fin se deben tomar medidas como las siguientes:
No fumar, Evitar exponerse al sol por tiempo prolongado (especialmente personas de piel blanca o sensible). Mantener una adecuada higiene genital. Controlar el consumo de bebidas alcohólicas. Evitar los excesos de bebidas. Una dieta adecuada, rica en fibras vegetales, frutas y baja en grasas.
En los grupos de alto riesgo como lo son los trabajadores de ciertas industrias, se deben tomar las precauciones adecuadas para protegerlos y mantener un control médico periódico. Evitar la exposición a radiaciones (Rayos X, etc.) pues a la larga pueden causar trastornos.
En sus primeros estudios se puede decir que el 50% de los tumores malignos son curable, de aquí la importancia del diagnóstico precoz.
Las invasiones metastásica generalmente ocurren cuando el tumor primario ya ha adquirido un tamaño considerable, ese lapso de tiempo depende del tipo de tumor, algunos son de evolución muy rápida como el cáncer del testículo, otros de diez o más años (algunos tipos de cáncer de la tiroides); pero lo más frecuente es que el tumor alcance su pleno desarrollo en un lapso de cinco años.
Diagnóstico del cáncer (métodos)
Es invalorable la ayuda que han prestado las técnicas modernas de detección en la lucha contra el cáncer. Entre los exámenes comúnmente practicados para descartar tumores tenemos:
Útero: La citología cervical o Papanicolau es un examen sencillo, rápido, no causa dolor y consiste en la toma de una muestra de secreción de cuello del útero para obtener algunas células y extenderlas en una lámina. Se procesa en el laboratorio mediante técnicas de fijación, para luego estudiarlas en el microscopio. Este examen no sólo indica si hay sospecha de cáncer, sino la presencia de alguna otra infección.¿Quiénes deben hacerse el examen?, es recomendable que toda mujer que haya tenido sus relaciones sexuales se le practique el examen periódicamente (una vez al año o cada 2 años) o cuando el médico lo indique.
Existen otros exámenes como son:
-Determinación de células malignas en sangre, orina y líquido cefalorraquídeo (este último en caso de tumores cerebrales).
-Gammagrafía (uso de isótopos radiactivos).
-EcosonografíaTomografía computarizada (consiste en cortes transversales del órgano a estudiar).
- Resonancia magnética (de uso muy reciente)
- Útero: Citología cervical o Papanicolau
- Mama: Autoexamen de la mama, Examen clínico, Mamografía (estudio radiológico).
- Estómago: Radiología de doble contraste
- Pulmón: Radiología, Citología del esputo y Broncoscopia.
Tratamiento del cáncer
Las medidas terapéuticas tradicionales incluyen la cirugía, la radiación y la quimioterapia. En la actualidad se estudia la utilidad de la inmunoterapia y la modulación de la respuesta biológica.
Cirugía: La principal estrategia para el tratamiento curativo del cáncer es la escisión de todas las células malignas mediante una intervención quirúrgica. En el pasado, esto implicaba la escisión de todo el tejido afectado y de la mayor cantidad posible de tejido potencialmente afectado, incluidos los tejidos vecinos y los ganglios linfáticos. Para algunos tumores, y en especial el cáncer de mama, no es precisa una cirugía tan ablativa (mastectomía) en la mayor parte de los casos.
Las mejoras en las técnicas quirúrgicas, los conocimientos en fisiología, en anestesia y la disponibilidad de potentes antibióticos y hemoderivados, han permitido realizar cirugías más limitadas, con menos secuelas y más pronta recuperación. Sin embargo, muchos cánceres están demasiado extendidos en el momento del diagnóstico para que la cirugía curativa sea posible. Si la extensión local del tumor afecta a tejidos vecinos que no pueden ser resecados, o si existen metástasis a distancia, la cirugía no será un tratamiento curativo.
Sin embargo, puede ser beneficiosa para el alivio sintomático de ciertas situaciones como la obstrucción, o puede tener el objetivo de disminuir la masa tumoral para permitir una mejor respuesta al tratamiento quimioterapéutico o radioterapéutico sucesivo.
Radioterapia: Las radiaciones ionizantes pueden ser electromagnéticas o por partículas y producen una destrucción tisular. La radiación electromagnética incluye los rayos gamma, una forma de emisión radiactiva, y los rayos X, que se producen cuando un haz de electrones impacta en un metal pesado. La radiación de partículas incluye haces de electrones, protones, neutrones, partículas alfa (núcleos de helio) y piones.
La sensibilidad de los tumores a las radiaciones es muy variable. Son tumores sensibles aquellos cuya sensibilidad es superior a la de los tejidos vecinos normales. Cuando tales tumores son además accesibles —los tumores superficiales o los tumores en órganos como el útero en el que se puede introducir una fuente de radiación— pueden ser curados mediante radioterapia. La propiedad de la radiación de respetar hasta cierto punto los tejidos normales permite el tratamiento de tumores en localizaciones donde no es posible la cirugía por la proximidad de tejidos vitales o porque el tumor ha empezado a infiltrar estructuras adyacentes que no pueden ser sacrificadas.
La radioterapia también se emplea con frecuencia como tratamiento paliativo, sobre todo en las metástasis. La radioterapia puede ser útil como coadyuvante a la cirugía. La radiación preoperatoria puede esterilizar las células tumorales con rapidez, impidiendo su diseminación en el acto quirúrgico. También puede disminuir la masa tumoral facilitando la cirugía, o transformando un tumor inoperable en otro operable. En otros casos la radioterapia se emplea en el postoperatorio.
Quimioterapia: Consiste en la utilización de fármacos para el tratamiento del cáncer. Puesto que los fármacos se distribuyen en el organismo a través del sistema circulatorio, la quimioterapia es útil para aquellos tumores cuya diseminación los hace inaccesibles a la cirugía o a la radioterapia. Existen multitud de fármacos anticancerosos, la mayor parte de los cuales actúan interfiriendo la síntesis o función del ADN. Por tanto las células en división son más sensibles a la quimioterapia.
La sensibilidad de ciertos tumores a la quimioterapia es tal que es posible la curación en un alto porcentaje: esto sucede en el cáncer uterino; las leucemias agudas (sobre todo en los niños); la enfermedad de Hodgkin y los linfomas difusos de células grandes; el carcinoma de testículo; el carcinoma de ovario; los carcinomas de células pequeñas del pulmón, y gran parte de los cánceres infantiles.
Muchas veces estos procesos cancerosos se han diseminado en el momento del diagnóstico y no existe otra opción terapéutica. Otros cánceres avanzados tienen buena respuesta a la quimioterapia y pueden ser controlados durante periodos prolongados, por lo que se utiliza con frecuencia como tratamiento paliativo.
Los dos principales problemas que limitan la utilización de la quimioterapia son la toxicidad y la resistencia. Las técnicas que evitan o controlan la toxicidad y disminuyen el riesgo de resistencias se han ido perfeccionando. Es importante la instauración precoz del tratamiento, la utilización de dosis óptimas del fármaco, la repetición de los ciclos con intervalos cortos si es posible, siempre que se permita la recuperación del paciente de los efectos tóxicos.
Terapia hormonal: Muchos cánceres procedentes de tejidos que son sensibles a la acción hormonal, como la mama, la próstata, el endometrio y el tiroides, responden al tratamiento hormonal. Consiste en la administración de diferentes hormonas o antihormonas o en la anulación de la hormona estimulante correspondiente.
Factores de riesgo
-Exposiciones prolongadas al sol, al viento o a las temperaturas frías. El riesgo aumenta en las personas de la piel blanca o clara.
-Exposición a sustancias químicas irritantes como arsénico, petróleo, carbón, parafina, especialmente por parte de trabajadores de esas industrias.
-Cicatrices provocadas por heridas o quemaduras graves.
-Exposición a rayos X y radiaciones de otros materiales radiactivos.
Síntomas: Las personas que están expuestas a los factores de riesgos mencionados deben prestarle atención a úlceras o irritaciones crónicas que no cicatrizan; lunares y otras marcas de nacimiento que aumenten de tamaño o cambien de coloración.
Prevención: Como medidas de prevención se debe usar protectores solares y evitar exposiciones al sol por tiempo prolongado, sobre todo si se tiene la piel muy sensible o muy blanca.La ropa debe ser adecuada para protegerse del sol, viento o frío según el caso.Los lunares y verrugas es recomendable extirparlos quirúrgicamente y las quemaduras, fístulas, etc., deben recibir el tratamiento adecuado para que cicatricen. Deben evitarse las irritaciones crónicas sobre una parte del cuerpo (como la que produce la pipa sobre el labio del fumador).
Diagnóstico: Examen médico anual. Observación frecuente por sí mismo de las áreas sensibles de su piel, especialmente lunares, cicatrices y marcas de nacimiento.
Factores de riesgo
-Relaciones sexuales a temprana edad.
-Relaciones sexuales con diferentes individuos.
-Haber padecido enfermedades venéreas, herpes, etc..
-Haber presentado citología alterada.
Síntomas: Debe investigarse toda hemorragia vaginal prolongada irregular o desacostumbrada, lo mismo que manchas o pequeños sangramientos después de las relaciones sexuales.
Diagnóstico: La citología cervical ha sido de gran ayuda para el diagnóstico precoz del cáncer. Consiste en tomar una muestra de la secreción del cuello del útero para examinar las células presentes. La muestra se extiende sobre una lámina, se aplica técnicas de laboratorio de fijación y coloración y luego se observa al microscopio.
Prevención: Como medida de prevención lo indicado es hacer anualmente un examen médico y una citología cervical (también llamada Papanicolau). Toda mujer que haya iniciado su actividad sexual oque sea mayor de 18 años debe practicarse dicho control.Otras medidas de prevención son: retardar el comienzo de la actividad sexual y mantener relaciones sexuales con un solo individuo.
Factores de riesgo
-Uso de tabaco.
-Exposición frecuente a ambientes donde los compuestos de cromo, níquel, derivados del petróleo, uranio, arsénico contaminante del aire.
-Asbesto. Sílice.
-Antecedentes personales de cáncer de ovario o endometrio.
-Terapia frecuente a base de estrógenos (hormona femenina).
Síntomas: Se debe estar alerta ante tos persistente, dificultad para respirar y dolor del tórax. Lo mismo que ante cualquier cambio de volumen, olor o presencia de sangre en el esputo.
Diagnóstico: Las personas expuestas a los factores de riesgo mencionados deben someterse a un examen médico anual y control radiológico del pulmón; también se deben practicar exámenes frecuentes del esputo.
Prevención: Entre las medidas de prevención, las más importante hoy en día es el abandono del hábito de fumar. El aumento de personas con cáncer del pulmón se debe casi en un 75% al uso de tabaco.En las industrias donde los trabajadores están expuestos a sustancias cancerígenas en el ambiente, se deben tomar medidas de seguridad para su protección ya que la incidencia de cáncer del pulmón entre ellos es muy alta y más aún si son fumadores.
Factores de riesgo
-Personas con esofagitis del reflujo (inflamación del esófago por irritación causada por reflujo del jugo gástrico del estómago).
-Falta de secreción de jugo gástrico.
-Gastritis crónica.
-Úlcera gástrica.
-Abuso del tabaco y del alcohol.
Síntomas: Son signos importantes, la pérdida del apetito, evacuaciones oscuras (negras) y la dificultad para tragar alimentos. Además otros signos son la inflamación de la mucosa gástrica o gastritis crónica y la pérdida de peso. Están más expuestos hombres y mujeres mayores de 35 años.
Prevención: Como medida de prevención hay que tomar en cuenta la dieta, ésta debe se balanceada, pobre en grasa y rica en frutas, cereales y vegetales. El consumo de alcohol es causa frecuente de gastritis. Evitar comer frecuentemente alimentos saldos, ahumados, fritos, etc.Las personas con problemas del tracto digestivo como úlceras, pólipos, gastritis frecuentes u operadas del estómago, deben tener control médico periódico.
Factores de riesgo
La incidencia aumenta con la edad principalmente después de los 50 años.
Aunque los problemas de la próstata comienzan después de los 50 años, es a los 65 cuando se presentan los casos más severos.
Síntomas: El cáncer de esta glándula es muy frecuente y se le debe dar la importancia debida a los síntomas, ya que generalmente la aparición del cáncer no reporta ninguna evidencia en un principio. Los primeros síntomas son dificultas para orinar, presencia de sangre en la orina y necesidad de orinar varias veces en la noche.
Diagnóstico: La consulta a un especialista se hace necesaria para el diagnóstico. El examen médico comprende generalmente: tacto rectal, examen físico y exámenes de laboratorio.
Prevención: Como medida preventiva, el examen prostático regular es necesario después de los 50 años. Ya que los resultados por diagnóstico precoz de la enfermedad son generalmente satisfactorios.
Las causas del cáncer de la mama no se conocen bien todavía. Pero, de acuerdo con la experiencia acumulada por as consultas médicas se pueden atribuir a los siguientes factores:
-Son más susceptibles de cáncer las mujeres obesas y las que tienen hijos después de los 30 años. -Las que presentan lesiones crónicas en las mamas.
-Antecedentes familiares con cáncer de mamas.
-Antecedentes personales de cáncer de mamas.
-Menarquía precoz y menopausia tardía.
Síntomas: Prestar atención a cualquier molestia, dolor, masa o engrosamiento de los seños o axilas que no desaparezcan en varios días. Otra señal de alerta es la supuración del pezón y hundimiento del mismo. Piel con hoyuelos retraídos o fruncida.
Diagnóstico: Toda mujer se puede practicar un auto examen y mantener así control sobre cualquier anormalidad que se presente, esto lo puede hacer cinco días después de la menstruación, todos los meses. Cualquier anormalidad debe ser consultada con un médico. Anualmente se debe practicar el examen físico. Toda mujer debe hacerse el auto examen de los senos ya que éstos le permiten conocerse y detectarse a tiempo cualquier anormalidad.
La medida más eficaz en la prevención del cáncer es la eliminación del consumo de tabaco, ya que el 30% de las muertes por cáncer son producidas por su consumo. El control de la dieta también reduce la mortalidad: disminuir la ingesta calórica para evitar la obesidad, reducción de las calorías procedentes de la grasa a un 20% de la dieta, reducción del consumo de carnes rojas, aumento de la ingesta de fibra (cereales, frutas y verduras) y alimentos protectores (con contenido en vitaminas C y A, verduras como el repollo, la coliflor, el brócoli o las coles de Bruselas).
Debe limitarse el consumo de alimentos ahumados, en salazón o ricos en nitritos, así como el consumo de alcohol.El control sobre los factores ambientales incluye la eliminación de productos cancerígenos en el lugar de trabajo y en el hogar, como por ejemplo la eliminación de la exposición a las fibras de asbesto o la reducción del gas radón en el hogar. Las técnicas de detección precoz pueden realizarse para el cáncer de cérvix (cuello uterino), mama, colon, recto y próstata.
Es recomendable la realización de un chequeo anual a partir de los 40 años incluso en la ausencia de síntomas; los países con sistema público de salud no siempre ofrecen este servicio y el paciente debe sufragar el gasto. El cáncer de mama se considera uno de los principales problemas de salud en los países desarrollados y muchas mujeres mueren cada año por esta causa. Las mujeres mayores de 50 años son las que tienen mayor riesgo de desarrollar cáncer de mama y el riesgo máximo lo presentan las pacientes con una edad superior a 75 años. La citología ha demostrado ser un método eficaz para la detección precoz de cáncer de cérvix. Se recomienda la realización de una citología cada 3 años siempre que se hayan detectado 2 citologías negativas en intervalos anuales.
En muchos países desarrollados el aumento en el número de personas que disfrutan sus vacaciones en países de clima cálido ha producido un aumento en el cáncer de piel. Se recomiendan las medidas preventivas, como el uso de cremas o pantallas protectoras frente a la acción potencialmente lesiva de los rayos ultravioletas solares.La adopción generalizada de las medidas de detección precoz podría reducir la incidencia de cáncer de mama y colon, e incrementar la tasa de curación del cáncer de mama, colon, recto, cuello uterino y próstata.
Fuente: Juana Villalva
Recomendaciones elaboradas por el Comité de Educación Pública de la Asociación Argentina del Cáncer
1 - Aunque no es común oírlo, la alimentación de cada día puede influir en la aparición de una tercera parte de enfermedades malignas. La dieta rica en grasas y pobre en fibras, en términos generales, tiene relación con la incidencia del cáncer de mama, del cáncer de útero, del cáncer de intestino grueso y del cáncer de próstata. Esto se atribuye a una influencia perjudicial sobre ciertas hormonas y sobre sales biliares del intestino.
2 - Cuando aconsejamos disminuir las grasas en la prevención del cáncer, nos referimos particularmente a la grasa animal (carnes rojas, huevos, manteca, lechón, leche muy cremosa, embutidos, pescados grasos, etc.). Los alimentos grasos no deben exceder del 25 al 30% de calorías de nuestra dieta. Para reducir las carnes grasas, se aconseja reemplazarlas por carnes magras o aves sin la piel, como también pescados magros. Cambiar la manteca por margarina vegetal untable y sobre todo la leche entera por aquella descremada. En nuestro país, el promedio del consumo de grasas en nuestra alimentación es muy elevado y por ello debe ser cuidadosamente controlado.
3 - Cuando los alimentos están envasados con conservadores, como son los nitratos u otras sales minerales, tienen el riesgo de desarrollar en el organismo algunos compuestos químicos cancerígenos llamados nitrosaminas, que son responsables de provocar tumores malignos en el esófago y en el estómago, como se observa con frecuencia en los países que usan alimentos conservados con nitratos, tales como Japón y Chile. Lo mismo ocurre cuando se abusa de alimentos ahumados, que también pueden ocasionar tumores en el tubo digestivo, de ahí que se aconseja elegir siempre alimentos frescos y elaborados en las formas más naturales posibles.
4 - Los alimentos ricos en fibras nos protegen, sobre todo, de los tumores del intestino grueso (colon y recto) porque ayudan a evitar la constipación y con ello a irritar menos la pared del intestino. Las fibras están contenidas en los cereales como: maíz, trigo, salvado, etc. y en los vegetales verdes habituales en la dieta como, por ejemplo: coliflor, brócoli, repollo (colorado o blanco), espinacas, acelgas, zapallitos; y en las legumbres: lentejas, porotos, garbanzos. Diariamente deberíamos comer un plato de verduras. Es lamentable que nuestra población demore en hacer el cambio de reducir las carnes y aumentar los vegetales. Hágase de esto una norma en todas las familias.
5 - Para completar nuestras recomendaciones sobre la dieta en la prevención del cáncer, debemos tener en cuenta en nuestra cocina diaria los alimentos ricos en vitaminas A, C y E, que en muchas observaciones en animales y en humanos demostraron tener protection contra ciertas formas de tumores de pulmón, de mama y de tubo digestivo. Recordemos que entre los alimentos ricos en vitamina A, tenemos los damascos, manzanas con cáscara, zanahorias, zapallos, batatas, tomates, duraznos, etc. Alimentos con vitamina E se encuentran fundamentalmente en los cereales de grano integral, como los copos de maíz, de trigo, el salvado, la avena, avellanas, etc. ; y dentro de los alimentos ricos en vitamina C debemos mencionar las frutas frescas como la naranja, mandarina, pomelo, ananá, frutillas, etc.
6 - Toda población debe tener conciencia de que la obesidad es un enemigo en la lucha contra el cáncer, sobre todo en la mujer después de la menopausia. Con la obesidad bien manifiesta aumenta el 20 ó 30% el riesgo de desarrollar un cáncer de mama, de intestino o de útero.
7 - Debe procurarse, con el asesoramiento del médico y de la dietista, reducir el peso de todas las personas adultas que tienen exceso del mismo, y así poder disfrutar de una vida mucho más saludable, no solamente por la prevención de las enfermedades tumorales sino también de muchas otras alteraciones vitales para el organismo. Este consejo es doblemente más valioso si la persona ha sido tratada de algún tumor maligno en cualquier parte su organismo.
8 - Recordemos ahora en forma sencilla y ordenada todos los consejos que hemos dado con respecto a la nutrición y la prevención del cáncer, ellos son:
a) Evite la obesidad) Reduzca el total de grasa ingerida
b) Elija alimentos ricos en fibras (ej. cereales y vegetales)
c) Incluya el grupo de alimentos que contengan vitaminas: A, C y E.e)
d) Sea moderado en el consumo de alcohol)
e) Sea moderado en el consumo de alimentos ahumados, salados o conservados en nitratos.
OTRAS PRECAUCIONES :
9 - Tenga mucho cuidado con la exposición a los rayos solares, particularmente en verano, porque contienen una fracción de rayos ultravioletas que pueden provocar cáncer de la piel, sobre todo en las personas rubias y de cutis blanco. Es un alerta muy importante porque cada año aumenta el número de casos de tumores de la piel (epiteliomas o melanomas), por no seguir este consejo. No abusar de exponerse al sol sobre todo entree las 11 de la mañana y las 4 de la tarde. Además no dejar de usar cremas protectoras de la piel, que filtran esos rayos. La preocupación debe ser mayor cuando existen lunares, no titubear en consultar al dermatólogo.
Es interesante comentar que, ahora que se habla tanto de la protección del medio ambiente, la atmósfera tiene una capa de gas llamada ozono que filtra los rayos ultravioletas para que no lleguen a la tierra con efectos tan agresivos, pero lamentablemente esa capa de filtro de ozono está disminuyendo, sobre todo en los países como el nuestro, ubicados en la parte sur del hemisferio, y esto quiere decir que el daño de esas radiaciones que llegan a nuestro contacto con más intensidad que antes son un verdadero peligro.
10 - Si Usted trabaja en una industria que manipulea sustancias químicas cancerígenas, como son el arsénico, el asbesto o amianto, el cloruro de vinilo, algunas anilinas, el petróleo, el cromo, el níquel, insecticidas como el DDT, etc. debe cumplir estrictamente con el reglamento para la protección del aire que respira, de su ropa o de sus alimentos, para evitar la contaminación que también puede afectar a sus familiares. Preste especial atención a las instrucciones que publica la medicina del trabajo.
11 - El consumo excesivo de alcohol y tabaco durante muchos años, puede ser responsable de ocasionar un cáncer de pulmón , vejiga o de las partes altas del aparato digestivo. Trate de moderar o suprimir estos hábitos para prevenir un grupo de tumores que están aumentando año a año en ambos sexos de la población.
12 - Trate de evitar el estar mucho tiempo en contacto con el ambiente cargado de hollín y humo por quema de residuos, como también de no exponerse a la inhalación de gases de escape de automotores, el llamado humo negro, porque todos estos factores son contaminantes que tienen sustancias cancerígenas ( como el benzopireno), que afectan al aparato respiratorio. Por eso en las grandes ciudades hay más enfermos tumorales que en los ambientes rurales. Es fundamental disfrutar lo más posible del aire libre.
13 - ¿Por qué insistimos en hacer exámenes médicos periódicos preventivos cuando uno tiene la apariencia de disfrutar de buena salud? La respuesta es: porque generalmente hay un largo período silencioso entre la iniciación del cáncer y la aparición de síntomas. El objetivo de este examen preventivo es precisamente descubrir este tumor en una etapa "muda", porque es la mejor posibilidad de una curación total. Por eso, aunque no tenga síntomas, hay que hacer un control periódico de su organismo.
14 - Mucha gente se pregunta si el cáncer puede ser hereditario o contagioso. No es hereditario ni es contagioso, pero existe un grupo de enfermedades malignas en las que puede existir una predisposición de padres a hijos. Por eso es conveniente cuando se hace una historia clínica, tener en cuenta cuáles han sido las enfermedades que han padecido en la familia, sobre todo : madre, padre y hermanos. Esto puede ser muy importante para orientar el examen preventivo. Un ejemplo son las enfermedades tumorales de la mama y del tubo digestivo.
15 - ¿En qué consiste un examen periódico preventivo en la mujer? Fundamentalmente, en el examen de la piel, de la cavidad bucal, de los órganos genitales, de las mamas y del intestino grueso, que generalmente se hace estudiando la presencia de sangre en la materia fecal. Se completa este estudio con una radiografía de tórax. Los tumores más frecuentes en la mujer son los de la mama, del útero y del intestino grueso. Su médico de cabecera puede ampliar estos estudios si lo considera necesario. Para este exámen preventivo todo médico es apto para orientar su realización.
16 - Hoy podemos evitar el cáncer de útero gracias al examen vaginal sencillo e indoloro, hecho una vez por año, a partir de la edad en que se inician las relaciones sexuales. Este exámen consiste en recoger la secreción vaginal para hacer un estudio microscópico y saber así si hay riesgo o no de desarrollar un tumor. Se lo llama habitualmente "Prueba de Papanicolaou", que es el nombre del creador de esta técnica. No demore en concurrir a su ginecólogo anualmente para hacer ya mismo este examen en el propio consultorio.
17 - El cáncer puede existir en todas las edades, desde la infancia hasta la vejez, pero más de la mitad de los casos ocurren por encima de los 50 años. En la mujer, 7 de cada 10 casos de tumores de mama se presentan por encima de los 50 años. Es la enfermedad tumoral más frecuente en ese sexo. Por eso repetimos con frecuencia que toda mujer debe aprender a conocer sus mamas como conoce su rostro. Para ésto, colóquese frente al espejo con las manos en alto y observe en las mamas si hay entree otras cosas lo siguiente:
a) Pequeños hundimientos
b) Eczema o enrojecimiento
c) Pezón desviado o con distintos niveles
d) Pezón retraído
e) Hinchazón o bulto
f) Secreción por el pezón
Este exámen debe hacerse todos los meses y si tiene alguna duda no demore en consultar a su médico sobre la conveniencia de la mamografía. Debemos destacar lo siguiente: que todas las alteraciones que señalamos anteriormente son, por lo común, procesos benignos, factibles de una curación; y si fueran malignos también tienen un tratamiento favorable.
18 - ¿En qué consiste un exámen preventivo en el hombre? Fundamentalmente en el exámen de la piel, de la cavidad bucal, de los pulmones, del aparato digestivo, de la próstata y de los órganos genitales. Los tumores más frecuentes en el hombre se encuentran en el Pulmón, el estómago y la próstata. Estos estudios pueden completarse con radiografía de tórax, tacto rectal y examen de sangre oculta en la materia fecal. Todo hombre por encima de los 40 años debe hacerse anualmente este examen preventivo.
19 - Nuestro cuerpo tiene un sistema de señales que nos dan el alerta sobre la posible existencia de una enfermedad en desarrollo, pero solamente el exámen clínico puede decidir si se trata o no de un cáncer
¿Cuáles son esas 7 señales de alerta ?
1) Cambios en el ritmo de la evacuación del intestino o de la vejiga urinaria.
3) Flujo de sangre o secreciones anormales
4) Engrosamiento o nódulos en el seno o cualquiera otra parte del cuerpo.
5) Indigestión o dificultad al tragar
6) Cambio de tamaño o de color de una verruga o de un lunar
7) Tos persistente o ronquera.
Si Usted tiene alguna de éstas señales, consulte al médico sin demora.
20 - Hay una tendencia a decir en forma singular cómo prevenir el cáncer: en verdad no es así, porque no existe un sólo tipo de cáncer, sino que hay muchas variedades de estos tumores malignos que tienen distintas causas, distintos síntomas, distintas localizaciones, distintos tratamientos y distintos pronósticos. Hoy se habla de 100 diferentes clases de enfermedades tumorales, que nacen en órganos diferentes, por causas diferentes, de evoluciones diferentes y con formas de prevención diferentes. Por eso: no trate de comparar un caso de un tumor con otro, porque puede traerle mucha confusión y alarma. El consejo médico es el único que puede brindarle seguridad y confianza. No viva con un temor injustificado.
Fuente: Fac. Med. de Buenos Aires e Internet












 El retroceso de la P90 es mucho menor que el de una 9mm Luger en un MP5 y un tercio de un fusil M4. Sus cualidades de ergonomía, la hacen particularmente útil tanto a diestros como zurdos, contando inclusive con miras separadas a ambos lados de su mira reflex.
El retroceso de la P90 es mucho menor que el de una 9mm Luger en un MP5 y un tercio de un fusil M4. Sus cualidades de ergonomía, la hacen particularmente útil tanto a diestros como zurdos, contando inclusive con miras separadas a ambos lados de su mira reflex.












